Câncer de Próstata
O câncer de próstata é o principal câncer do homem. Predomina após os 50 anos e pode comprometer profundamente a fase da vida em que muitos já estão aposentados, têm mais tempo para o convívio familiar, principalmente com netos, viajar, refletir sobre a vida ou talvez, tentar resgatar anseios e desejos que não puderam obter até então.
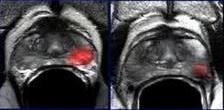
O Câncer de próstata se caracteriza por um grupo de células prostáticas anormais que se multiplicam rapidamente, de forma descontrolada e com tendência à infiltração e disseminação para outros tecidos sadios do corpo. É a neoplasia de maior prevalência no sexo masculino e a segunda causa de mortalidade por câncer em homens. Um em cada seis homens desenvolverá câncer na próstata.
Entre os fatores diretamente relacionados ao risco de desenvolver câncer de próstata estão a obesidade, a dieta rica em gorduras, PSA inicial elevado e história familiar.
O câncer de próstata hereditário – relaciona-se a homens que são portadores do gene do câncer de próstata hereditário – 1 e 2, que se localizam no braço longo do cromossomo 1. Este gene é responsável por 10% das neoplasias prostáticas de um modo geral e por 45% das neoplasias que ocorrem antes dos 55 anos de idade.
O câncer de próstata esporádico – sem relação familiar e o familiar – com maior incidência em determinada família, mas sem fator hereditário evidente incidem em homens a partir dos 50 anos.
Estudos sugerem que subprodutos do metabolismo das gorduras estejam relacionados à ativação do gene promotor do câncer de próstata através da neutralização dos genes supressores.
Há evidências de que PSA elevado em homens entre os 40 e 50 anos se associa a um risco maior de câncer de próstata no futuro. Acredita-se que esse aumento inicial do PSA possa representar um câncer em uma fase muito incipiente, a presença de lesões pré-neoplásicas ou de processos infecciosos crônicos que evoluirão para o câncer de próstata.
Como a maioria dos tumores, o objetivo no câncer de próstata é detectá-lo precocemente, momento em que não manifesta qualquer sintoma. Para tanto, a dosagem do PSA no sangue e o exame de toque retal da próstata são o que há de mais acurado para se rastrear o câncer de próstata.
Fala-se muito em risco/benefício, que a todo risco previamente estabelecido deve estar associado à possibilidade de certo benefício. Ou seja, não se corre risco determinado simplesmente por arriscar, correm-se riscos porque há motivação por algo que possa nos beneficiar. Entretanto, deixar de fazer o exame rotineiro anual da próstata é assumir o risco de não diagnosticar um eventual câncer de próstata em sua fase inicial, sem qualquer benefício real ou convincente!
Um exame de toque retal da próstata com área endurecida ou nodular e/ou PSA elevado são indicativos de biópsia de próstata. Entretanto, um PSA elevado não é, obrigatoriamente, indicativo de biópsia de próstata.
Antes de se indicar a biópsia de próstata, o urologista deve ponderar as variáveis que influenciam os valores do PSA, como a idade do indivíduo, o tamanho da próstata, a relação percentual do PSA livre/ PSA total, a velocidade de aumento do PSA em relação aos anos anteriores (se possível) e pode-se repetir os exames para confirmar seus resultados.
A biópsia é um exame invasivo e não é isenta de complicações, logo sua indicação tem de ser criteriosa a fim de se evitar biópsias desnecessárias e seus riscos inerentes, como sangramentos e infecção.
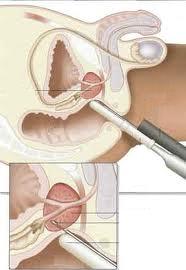
Atualmente, as biópsias são realizadas com anestesia local, sedação endovenosa e profilaxia antimicrobiana. O médico ultrassonografista ou urologista utilizam o ultrassom transretal com doppler colorido para retirar cerca de 18 a 24 fragmentos. Após a biópsia, pode ocorrer sangramento nas fezes em pequena quantidade por até dois dias, na urina por até duas semanas e no sêmen por até dois meses.
Os fragmentos retirados são uma pequena amostra de toda a próstata, mas nos permitem realizar análise do tecido e células prostáticas, na tentativa de se identificar e esclarecer o que está ocasionando áreas endurecidas e/ou nódulos na próstata ou a elevação nos valores do PSA.
Quando positiva, a biópsia de próstata define o tipo de tumor que acomete a próstata, o volume tumoral (Soma das porcentagens de dos fragmentos acometidos) e sua agressividade (escore de Gleason) – capacidade de replicação, de invasão e de gerar metástases.
Diante de uma biópsia de próstata com o diagnóstico de câncer de próstata e em caso de um único fragmento acometido é necessário realizar o exame de inumo-histoquímica, exame que determina se aquele único fragmento está ou não acometido por câncer de próstata, ratificando ou não o laudo do patologista. Alguns laboratórios já o fazem rotineiramente quando de resultado positivo.
A partir da biópsia, o próximo passo é estadiar a doença, ou seja, determinar o estágio em que se encontra a doença no indivíduo, para se definir a melhor modalidade de tratamento para aquele estágio.
Atualmente, a maioria dos casos está em estágio inicial e restrita à próstata, logo se fala em tratamento curativo. A probabilidade de cura é individualizada e pode ser estimada por nomogramas - tabelas que ponderam o conjunto de variáveis envolvidas com a sobrevida dos indivíduos com câncer de próstata. Em um número menor de casos, a doença está avançada, o tumor já saiu da próstata e compromete gânglios pélvicos, ossos ou outros órgãos, logo o tratamento não visa à cura, mas, ao controle do crescimento tumoral e aos sintomas decorrentes da evolução da doença.
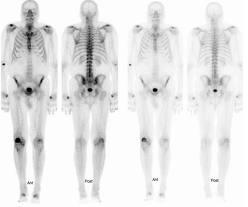
Completado o estadiamento, parte-se par o tratamento. Independente de o tumor estar em estágio inicial ou avançado, a modalidade terapêutica a ser estabelecida deverá ser individualizada.
O tratamento curativo visa a eliminar todo o tumor e pode ser realizado através da radioterapia (radioterapia externa, braquiterapia), da crioterapia e da cirurgia (prostatectomia radical – aberta, laparoscópica ou laparoscópica assistida por robô).
Nos casos onde o objetivo é controlar o crescimento tumoral, em pacientes que ainda não receberam qualquer tipo de tratamento, opta-se pelo bloqueio do hormônio masculino, a testosterona, desde que as células prostáticas acometidas pelo câncer ainda crescem estimuladas pela testosterona. Esse bloqueio hormonal pode ser medicamentoso ou cirúrgico (castração). Entretanto, com o tempo, o tumor tente a crescer e novos medicamentos são agregados ao tratamento até a quimioterapia.
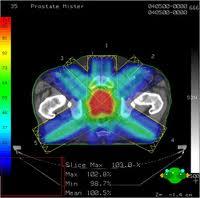
Do ponto de vista médico, para se determinar a modalidade de tratamento, há de se considerar os fatores relacionados às características do tumor (tipo histológico, escore de Gleason, volume tumoral e PSA), individualizar fatores determinantes de qualidade de vida (Idade, volume da próstata, doenças preexistentes, vida sexual, padrão miccional, entre outras) e, por fim, a preferência do paciente por determinada modalidade.
É fundamental que o paciente seja bem orientado acerca das características, vantagens e desvantagens de cada modalidade terapêutica, para que tenha condições de optar, dentre as possibilidades terapêuticas, pelo tratamento que melhor se adequar às suas expectativas e a seus valores pessoais e sociais.
Antes de se determinar o tratamento, principalmente em caso de tratamento cirúrgico, é de muito bom senso obter o parecer de outros profissionais da mesma área – segunda opinião, a fim de ratificar sua situação e opções terapêuticas.
O tratamento cirúrgico é a principal opção para os casos de câncer de próstata em indivíduos jovens, saudáveis e em estágio inicial. Entretanto, é foco de grande preocupação pessoal e familiar. A cirurgia está associada a riscos previsíveis e inerentes à própria realização da cirurgia, como disfunção sexual erétil, incontinência urinária – perda involuntária de urina, esclerose de colo vesical – estreitamento na via urinária que dificulta ou impede a micção, entre outras. O tratamento do câncer de próstata requer equipe multidisciplinar, com alto nível de conhecimento e envolvimento.
Nos últimos anos, a cirurgia do câncer de próstata vem adquirindo aperfeiçoamentos consideráveis na técnica operatória e assegurando resultados melhores na erradicação do tumor e na qualidade de vida dos pacientes.
A partir da prostatectomia radical clássica, o controle do sangramento advindo do complexo da veia dorsal permitiu uma redução significativa no sangramento intra-operatório e nas transfusões. Com menos sangramento, reduziu-se dano tecidual pelo uso de eletrocautério e passou-se a identificar as estruturas anatômicas de forma melhor, o que possibilitou a preservação dos feixes neurovasculares, do complexo do esfíncter uretral e a visualização da conformação da próstata na região do ápice.
O emprego da lupa e do foco frontal magnificaram ainda mais a anatomia, viabilizando a dissecção inter e intrafascial. A técnica laparoscópica conseguiu consolidar todos os avanços até então obtidos com a técnica aberta e ainda reduziu a dor e acelerou a recuperação pós-operatória
Atualmente, dispõe-se da via laparoscópica assistida por robô que agrega à técnica laparoscópica visão tridimensional do campo operatório, pinças articuláveis e estabilidade de imagem e de movimentos.
Menos distantes, mas ainda longe do ideal, esses aperfeiçoamentos advindos de décadas de muito estudo e sofrimento humano proporcionam hoje tratamento com bons índices de cura, com menos disfunções e menor comprometimento da qualidade de vida após o tratamento cirúrgico do câncer da próstata. É a luta pela vida, é a busca incessante pelo tratamento curativo com o mínimo de comprometimento na qualidade de vida desses indivíduos e de seus familiares
Apesar de todas as técnicas cirúrgicas permitirem o sucesso terapêutico, a habilidade e o volume cirúrgico do cirurgião ainda são imprescindíveis para a aplicabilidade de todos esses aprimoramentos.
Mais importante que realizar uma cirurgia radical aberta ou assistida pelo robô é a experiência e os resultados obtidos por determinada equipe cirúrgica em relação à técnica cirúrgica que está lhe sendo proposta como opção terapêutica.